Έχετε αναρωτηθεί ποτέ τι συμβαίνει στα ωάρια και τα σπερματοζωάρια μέσα στο εργαστήριο αναπαραγωγής;
Από τη στιγμή που ένα ζευγάρι επισκεφθεί έναν ιατρό ή έναν εμβρυολόγο, η υπόθεση υποβάλλεται για μελέτη και εξέταση στην επιστημονική ομάδα των Fertility Specialists. Η ομάδα αναλύει τα επιστημονικά δεδομένα και σχεδιάζει το πλάνο της αγωγής που θα ακολουθηθεί, ώστε να επιτευχθεί το θετικό αποτέλεσμα. Η εμπειρία και ο ρόλος του εμβρυολόγου είναι το κλειδί αυτής της συνάντησης, ειδικά αν το ζευγάρι έχει αποτυχημένες προσπάθειες στο ιστορικό του. Ο εμβρυολόγος είναι αυτός που θα κληθεί να ερμηνεύσει τα προηγούμενα αποτελέσματα.
Ο κύκλος ξεκινάει με τη διέγερση των ωοθηκών, για την παραγωγή ωαρίων.
Η ποιότητα των ωαρίων και τελικά το έμβρυο εξαρτώνται από την προσεκτική διέγερση των ωοθηκών, με εξατομικευμένη ορμονοθεραπεία. Μετά τη χορήγηση της χοριακής γονιδοτροπίνης (Hcg), ο ιατρός συλλέγει τα ωάρια από τα ωοθυλάκια με βελόνα αναρρόφησης είτε με τοπική είτε με ολική αναισθησία.
Από τη στιγμή της ωοληψίας μέχρι τη μεταφορά του εμβρύου πίσω στη μήτρα, η επίβλεψη γίνεται από τον εμβρυολόγο.
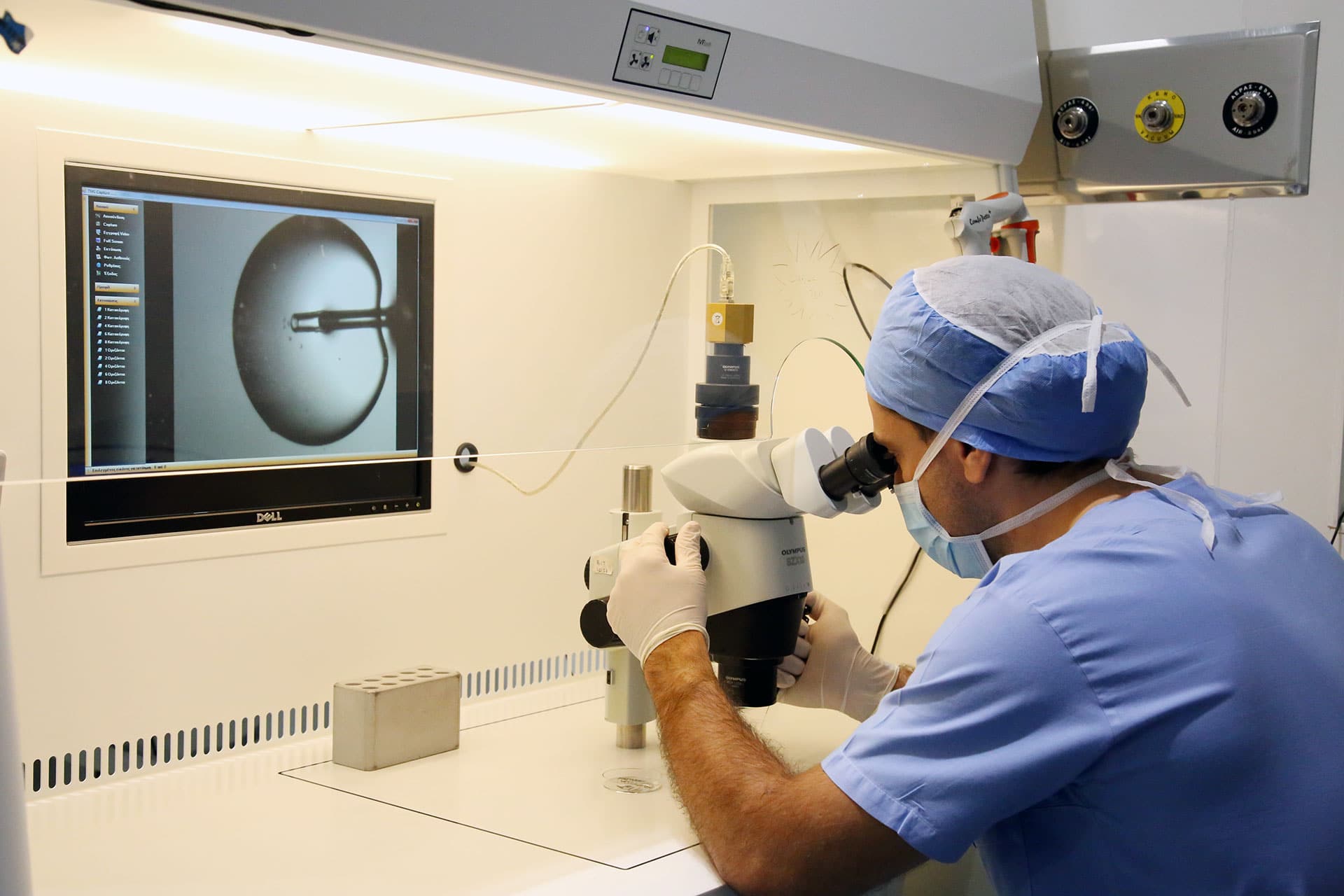
Ο χώρος εργασίας του εμβρυολόγου είναι το κλινικό εργαστήριο. Το εργαστήριο είναι διαμορφωμένο με τέτοιο τρόπο, ώστε να προσομοιάζεται με το περιβάλλον της μήτρας. Το φως είναι αμυδρό και η θερμοκρασία είναι υψηλή, όπως στο ανθρώπινο σώμα. Οι επωαστές, όπου αναπτύσσεται το έμβρυο, διατηρούν τη θερμοκρασία του σώματος στους 37 βαθμούς °C . Τα μέσα στα οποία “μεγαλώνει” το έμβρυο, φροντίζει να είναι όσο πιο κοντά στις συνθήκες της μήτρας, όσον αφορά το φυσιολογικό ph και τα θρεπτικά συστατικά. Αυτό επιτρέπει στο έμβρυο να αναπτυχθεί με το λιγότερο δυνατό περιβαλλοντικό στρες.
Κάθε πρωί ο εμβρυολόγος ελέγχει προσεκτικά όλο τον εξοπλισμό προτού ξεκινήσει την εργασία του – Quality control.
Ημέρα 0
Μετά την ωοληψία, το ωοθυλακικό υγρό ερευνάται μέσω στερεοσκοπίου από τον εμβρυολόγο. Η διαδικασία του εμβρυολόγου γίνεται υπό ελεγχόμενες συνθήκες θερμοκρασίας και κλίματος. Όλα τα ωάρια που συλλέγονται «πλένονται» και τοποθετούνται κατευθείαν σε τρυβλίο μέσω καλλιέργειας. Έπειτα τοποθετούνται στον επωαστή. Παράλληλα με την ωοληψία, το σπέρμα συλλέγεται με εκσπερμάτωση ή με χειρουργική ανάκτηση σπέρματος (SSR). Τυπικά ένα σπέρμα φυσιολογικής εκσπερμάτωσης “πλένεται”. Αυτό συμβαίνει για να αφαιρεθούν το σπερματικό πλάσμα μαζί με νεκρά ή αργοκίνητα σπερματοζωάρια. Έπειτα μένουν μόνο τα κινητικά.
Για ανθρώπους με πιο συγκεκριμένες ανάγκες, υπάρχουν κι άλλες νέες τεχνικές διαθέσιμες. Μια από αυτές είναι ο μαγνητικός κυτταρικός διαχωρισμός (MACS). Το επόμενο βήμα για τον εμβρυολόγο είναι να γονιμοποιήσει τα ωάρια με τα σπερματοζωάρια. Το συγκεκριμένο γίνεται με τη μέθοδο που έχει καθοριστεί εξ’ αρχής από το πλάνο θεραπείας.
Κλασική εξωσωματική γονιμοποίηση
Η αγωγή υποστηρίζεται για τις φραγμένες σάλπιγγες, εφόσον δεν υπάρχει ανδρικός παράγοντας υπογονιμότητας. Τα κινητικά σπέρματα συλλέγονται σε έναν σωλήνα και τοποθετούνται σε τρυβλία καλλιέργειας μαζί με τα ωάρια και τα κοκκώδη κύτταρά τους. Ο ρόλο τους είναι σημαντικός στην επιλογή σπερματοζωαρίου, καθώς αυτά κινούνται χημειοτακτικά. Το τρυβλίο τοποθετείται πίσω στον επωαστή για να πραγματοποιηθεί, αν όλα πάνε καλά, η γονιμοποίηση.
Ενδοκυτταροπλασματική έγχυση σπερματοζωαρίου (ICSI)
Μέχρι και τις αρχές των 90s, η μοναδική ελπίδα για την ανδρική υπογονιμότητα σοβαρού παράγοντα ήταν να χρησιμοποιηθεί σπέρμα δότη. Η τεχνική ICSI έγινε γνωστή το 1992 και είναι σχεδιασμένη για όσους έχουν σοβαρά μειωμένη κινητικότητα και αριθμό σπερματοζωαρίων. Ο εμβρυολόγος ψάχνει για ένα κινητικό σπερματοζωάριο με καλή μορφολογία. Αυτό χρειάζεται να κολυμπάει γρήγορα και σε ευθεία γραμμή. Όταν το αναγνωρίσει, χρησιμοποιεί την πιπέτα μικρογονιμοποίησης για να σταματήσει την κίνησή του, χτυπώντας το στην ουρά. Στη συνέχεια γίνεται αναρρόφηση και στην πορεία έγχυση του στο ωάριο. Η διαδικασία ελέγχεται από ειδικό μικροσκόπιο εργασίας, όπου η ικανότητα του εμβρυολόγου είναι ζωτικής σημασίας.
Ημέρα 1η
Μετά την ολοκλήρωση της μικρογονιμοποίησης την Ημέρα 0, τα ωάρια παραμένουν στον επωαστή για 18 ώρες.
Αναφέρεται συνήθως σε μια νύχτα, μέχρι να γίνει επανέλεγχος στο αν έχουν γονιμοποιηθεί με επιτυχία. Αυτό απαιτεί από τον εμβρυολόγο την τήρηση πολύ αυστηρού χρονοδιαγράμματος από την ώρα της μικρογονιμοποίησης, μέχρι τον έλεγχο για τη γονιμοποίηση. Ο έλεγχος είναι πολύ σημαντικός. Πιο συγκεκριμένα, για 4 με 6 ώρες ο εμβρυολόγος έχει τη δυνατότητα να παρατηρεί τον αριθμό προπυρήνων μέσα στο ωάριο για τη γονιμοποίηση. Αυτό δείχνει αν το ωάριο έχει γονιμοποιηθεί φυσιολογικά ή όχι. Έρευνες έχουν δείξει ότι ο προσανατολισμός των πυρηνίσκων μέσα στους «προπυρήνες» προμηνύει αυξημένη πιθανότητα φυσιολογικού εμβρύου.
Ημέρα 2η
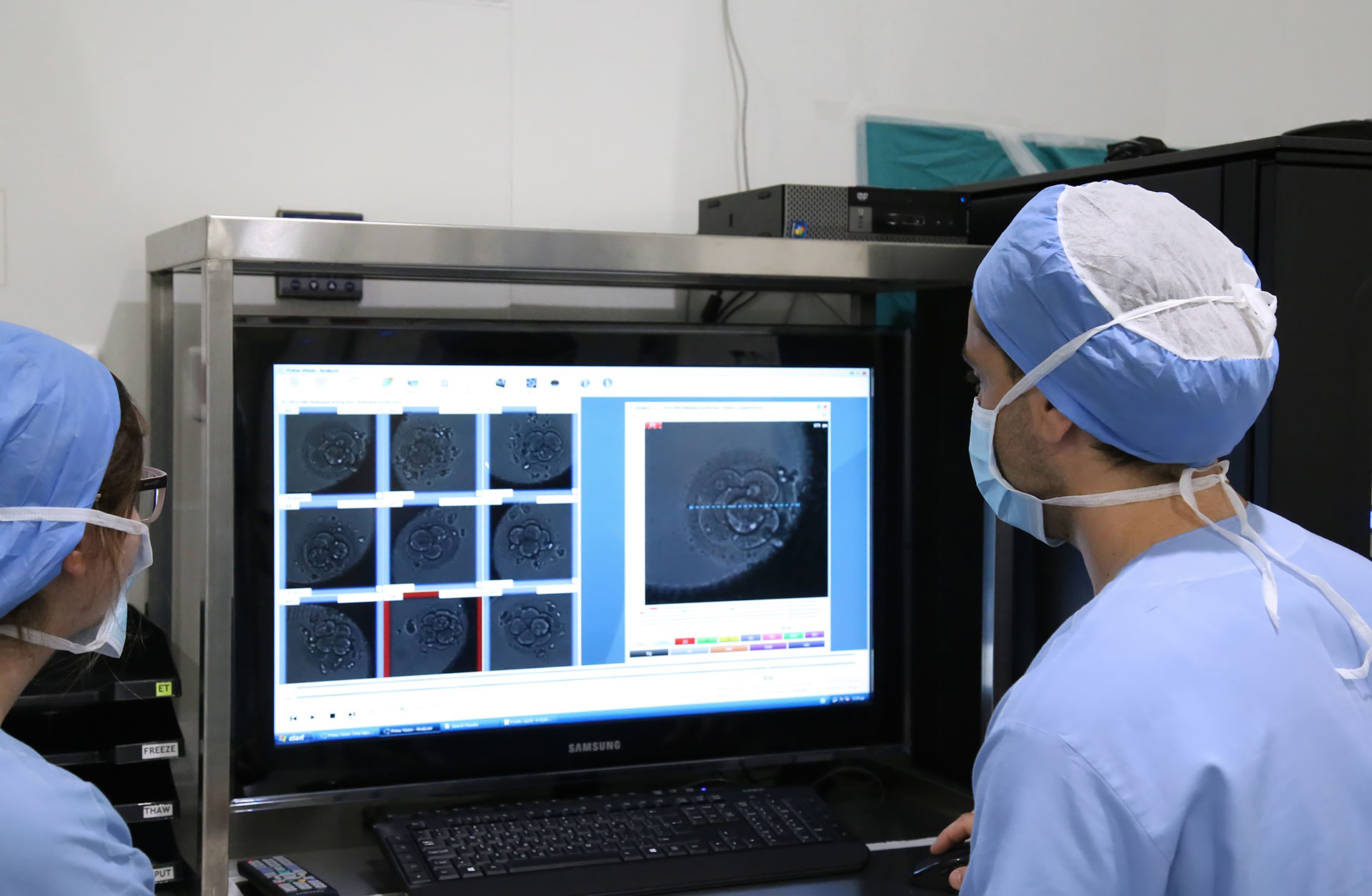
Καθημερινά πραγματοποιείται αναπτυξιακός έλεγχος των εμβρύων.
Ο εμβρυολόγος κρατάει ένα διάγραμμα όπου σημειώνει τα διάφορα στάδια ανάπτυξης του εμβρύου, ώστε να επιλέξει τα καλύτερα για τη μεταφορά. Αυτές οι παρατηρήσεις είναι απαραίτητες για να διακρίνει τα έμβρυα που αναπτύσσονται φυσιολογικά από τα υπόλοιπα. Στόχος είναι να αυξηθούν οι πιθανότητες εμφύτευσης. Η κάθε κλινική ωστόσο έχει συνήθως διαφορετικά κριτήρια στο διάγραμμα που κρατάει.
Ημέρα 3η – 5η
Μεταξύ 3ης και 5ης ημέρας, ο εμβρυολόγος συνεχίζει τους καθημερινούς ελέγχους και την 3η ημέρα το έμβρυο είναι μεταξύ 6 και 8 κυττάρων.
Μέχρι την 3η ημέρα, το γονιμοποιημένο ωάριο διαιρείται, χρησιμοποιώντας την ενέργεια που συσσωρεύεται κατά τη διάρκεια της θυλακιώδους φάσης. Κατά την 3η ημέρα, η ενέργεια που το αναπτύσσει περαιτέρω σε βλαστοκύστη προέρχεται από το ίδιο το έμβρυο. Λέγεται πως είναι ενεργειακά ανεξάρτητο. Το πέρασμα της 3ης ημέρας είναι πολύ μεγάλο βήμα στην ανάπτυξη κάθε ανθρώπινης οντότητας. Τα έμβρυα μπορεί να σταματήσουν να αναπτύσσονται κατά την 4η ημέρα αλλά αν συνεχίσουν για άλλη μια ημέρα δείχνουν πολύ διαφορετικά και χαρακτηρίζονται βλαστοκύστες.
Μία βλαστοκύστη είναι μια συστάδα 200ων με 300ων κυττάρων ή παραπάνω και τα ποσοστά εγκυμοσύνης τείνουν να είναι υψηλότερα αν η γυναίκα που υπόκειται σε εξωσωματική κάνει μεταφορά βλαστοκύστης, καθώς έχουν ήδη περάσει από ένα σημαντικό αναπτυξιακό στάδιο. Παρ’ όλα αυτά, πολλές εγκυμοσύνες πετυχαίνουν μετά από μεταφορά 2ης και 3ης ημέρας. Εξαρτάται από τον εξοπλισμό, τις ικανότητες και τη γνώση του εμβρυολόγου ως προς την εξωσωματική, που φέρνει το έμβρυο σε φάση βλαστοκύστης.
Εμβρυομεταφορά
Μια εμβρυομεταφορά μπορεί να πραγματοποιηθεί την 3η και 5η ημέρα.
Η επιλογή του σταδίου μεταφοράς του εμβρύου είναι πρωταρχικής σημασίας και εξαρτάται από πολλούς παράγοντες. Ο σκοπός όμως είναι μοναδικός. Αυτός είναι η αύξηση των πιθανοτήτων μιας υγιούς εγκυμοσύνης. Όσο πιο χαμηλή είναι η ποιότητα των εμβρύων, τόσο γρηγορότερα θα πρέπει να γίνει η εμβρυομεταφορά. Όσο η επιλογή είναι προφανής, ο εμβρυολόγος θα παρακολουθήσει το έμβρυο μόνο τον απαραίτητο χρόνο, μέχρι να μπορέσει να εγγυηθεί μια ασφαλή ανάπτυξη για μία επιτυχημένη εξωσωματική γονιμοποίηση. Μια πρόωρη μεταφορά θα προστατεύσει το έμβρυο από το τεχνητό περιβάλλον.
Από την άλλη πλευρά μία καθυστερημένη μεταφορά (5η ημέρα για παράδειγμα) συνήθως πραγματοποιείται όταν υπάρχει μεγαλύτερος αριθμός καλών εμβρύων. Αυτό επιτρέπει στον εμβρυολόγο να επωφεληθεί των φυσιολογικών αλλαγών που πραγματοποιούνται την 3η ημέρα και να διαχωρίσει τα έμβρυα με τις λιγότερες πιθανότητες εμφύτευσης. Έτσι θα κρατήσει τα έμβρυα με τις μεγαλύτερες πιθανότητες εμφύτευσης. Αναλόγως την περίπτωση, επιλέγονται μεταξύ ενός με δύο έμβρυα καλής ποιότητας και μεταφέρονται στη μήτρα. Τη στιγμή της μεταφοράς τα ηνία παίρνει ο ιατρός. Αν υπάρχουν καλής ποιότητας έμβρυα που δεν έχουν μεταφερθεί καταψύχονται και αποθηκεύονται.
Προεμφυτευτική Διάγνωση με Screening (PGS)
Παρ’ όλους τους τακτικούς ελέγχους του εμβρυολόγου, κάποια έμβρυα που μπορεί να φαίνονται καλά, πιθανώς να έχουν γενετικές ανωμαλίες και να οδηγήσουν σε αποτυχημένη εμφύτευση ή επαναλαμβανόμενες αποβολές. Η προεμφυτευτική διάγνωση εμπεριέχει έλεγχο των χρωμοσωμάτων του εμβρύου για κοινές δυσμορφίες, όπως ένα έμβρυο με λάθος αριθμό χρωμοσωμάτων στην ανευπλοειδία. Ο εμβρυολόγος αφαιρεί ένα ή δύο κύτταρα από την 3η ημέρα ή έναν αριθμό από το τροφοεκτόδερμα από έμβρυο 5ης ημέρας, εξετάζοντάς τα, ώστε να επιτευχθεί η επιτυχημένη εξωσωματική γονιμοποίηση.
Δημήτρης Παπαδόπουλος, Κλινικός Εμβρυολόγος, ΡΕΑ