Μικρογονιμοποίηση ICSI
Τι είναι η Συμβατική Mικροχειρουργική ωαρίων (ICSI);
Η μικρογονιμοποίηση ICSI ή ενδοκυτταροπλασμική έγχυση σπέρματος είναι η μέθοδος εξωσωματικής γονιμοποίησης, κατά την οποία εισάγεται ένα μόνο σπερματοζωάριο απευθείας στο ωάριο, προκειμένου να γονιμοποιηθεί.
Ο εμβρυολόγος επιλέγει ένα μορφολογικά φυσιολογικό σπερματοζωάριο και το τοποθετεί στο εσωτερικό του κυτταροπλάσματος του ωαρίου με μια μικροχειρουργική τεχνική, προκειμένου να υποβοηθήσει τη διείσδυσή του στο ωάριο.
Διαβάστε αναλυτικά για τον Ρόλο του Εμβρυολόγου εδώ.
Η μέθοδος είναι διαδεδομένη για την αποτελεσματικότητά της και τα μεγάλα ποσοστά επίτευξης εγκυμοσύνης.
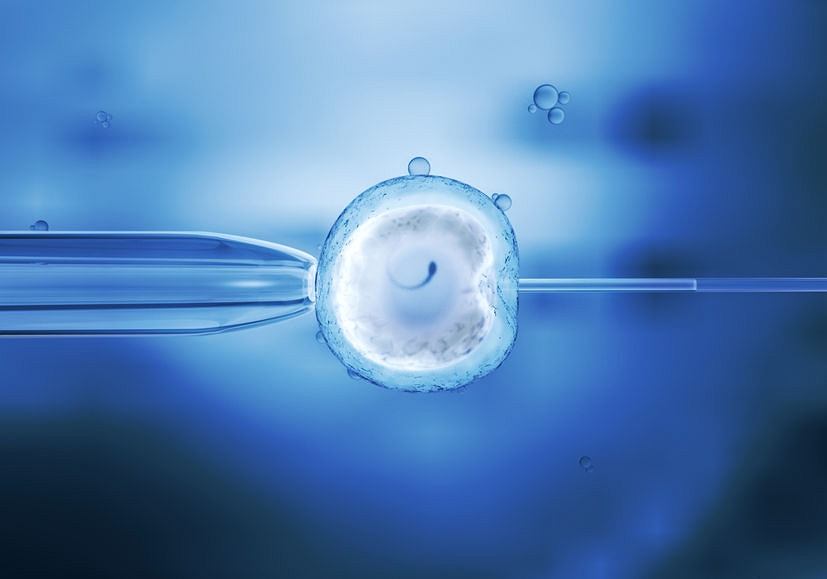
Πότε εφαρμόζεται;
Σε ποιες περιπτώσεις επιλέγεται σαν θεραπευτική προσέγγιση;
1. Ανδρική υπογονιμότητα
Σε περιπτώσεις:
Έντονης ολιγοασθενοσπερμίας ή ασθενοσπερμίας. Συγκεκριμένα, όταν το σπέρμα περιέχει λιγότερα από 5.000.000 κινητά σπερματοζωάρια μετά την επεξεργασία ή όταν το σπέρμα έχει χαμηλή κινητικότητα και αντισπερμικά αντισώματα.
Αν υπάρχει ιστορικό μη αποφρακτικής και αποφρακτικής αζωοσπερμίας.
Αν τα σπερματοζωάρια δεν έχουν ακρόσωμα (τμήμα του κεφαλιού), δεν έχουν δηλαδή το ειδικό ένζυμο που τους επιτρέπει να διεισδύσουν στο ωάριο και να επιτύχουν γονιμοποίηση (γλομποζωοσπερμία).
Όταν τα σπερματοζωάρια εμφανίζουν εκτεταμένες συγκολλήσεις. Το ανοσιολογικό αυτό αίτιο υπογονιμότητας εμφανίζεται όταν τα σπερματοζωάρια ενώνονται μεταξύ τους, με αποτέλεσμα να μειώνεται σημαντικά η κινητικότητά τους.
Αν υπάρχουν προβλήματα κατά την εκσπερμάτιση.
Όταν χρησιμοποιείται κατεψυγμένο σπέρμα σε ασθενείς που έχουν υποβληθεί σε θεραπεία καρκίνου (χημειοθεραπεία ή ακτινοθεραπεία).
Διαβάστε αναλυτικά για τα Αίτια Υπογονιμότητας στο συγκεκριμένο άρθρο.

2. Ωάρια
Όταν ωάρια έχουν διαφανή περίβλημα πιο παχύ και σκληρό από το φυσιολογικό, το οποίο εμποδίζει τη διείσδυση των σπερματοζωαρίων.
3. Αποτυχημένες Προσπάθειες

Πώς πραγματοποιείται η τεχνική ICSI;
Αναλυτικά η Διαδικασία, Βήμα - Βήμα
Η γυναίκα υποβάλλεται σε διέγερση ωοθηκών και μετέπειτα σε ωοληψία, όπως ακριβώς προβλέπει το θεραπευτικό πρωτόκολλο της κλασικής εξωσωματικής γονιμοποίησης. Στη συνέχεια, τα ωάρια υποβάλλονται σε μια ειδική «κατεργασία» με ένα ένζυμο, ώστε να αφαιρεθούν τα κοκκώδη κύτταρα που τα περιβάλλουν και εμποδίζουν το χειρισμό τους. Αυτή η διαδικασία διαρκεί 1-2 λεπτά. Στη συνέχεια, εκτιμάται ποια είναι ώριμα και κατάλληλα για ICSI και ποια όχι.
Την ίδια ημέρα, ο σύντροφος δίνει το σπέρμα του. Ανάλογα με τον αριθμό και την κινητικότητα των σπερματοζωαρίων του ληφθέντος δείγματος, εφαρμόζεται η επεξεργασία του. Εάν το δείγμα του σπέρματος δεν αρκεί, ο σύντροφος καλείται να δώσει και ένα συμπληρωματικό δείγμα, λίγες ώρες αργότερα. Εάν το σπέρμα περιέχει έστω και λίγες δεκάδες κινητών σπερματοζωαρίων, η μικρογονιμοποίηση προχωράει κανονικά.
Στη συνέχεια, ακινητοποιείται ένα-ένα ωάριο με τη βοήθεια μιας λεπτής γυάλινης πιπέτας. Με μια άλλη πιο λεπτή γυάλινη πιπέτα (η οποία θυμίζει βελόνα ένεσης) απομονώνει κάθε σπερματοζωάριο για να εισέλθει στο κυτταρόπλασμα κάθε ωαρίου. Η κάθε προσπάθεια ένωσης διαρκεί λίγα δευτερόλεπτα, αλλά η όλη διαδικασία μπορεί να διαρκέσει πολλές ώρες, ειδικά εάν τα σπερματοζωάρια είναι ελάχιστα και η ανεύρεσή τους δυσχερής.
Στη συνέχεια, τα ωάρια τοποθετούνται σε ειδικά καλλιεργητικά υλικά, μέχρι να ολοκληρωθεί η γονιμοποίησή τους και να παραχθούν έμβρυα.
Μετά τη δημιουργία βλαστοκύστεων, γίνεται η αξιολόγηση και επιλογή των καλύτερων εμβρύων, τα οποία προχωράνε σε εμβρυομεταφορά.
Στη χώρα μας, τα ποσοστά επιτυχίας της μεθόδου κυμαίνονται από 65% – 75%, ενώ η ηλικία της γυναίκας αποτελεί επιβαρυντικό παράγοντα σε αυτό το ποσοστό.
Η εμπειρία και η τεχνογνωσία του εμβρυολόγου αποτελούν τον κύριο παράγοντα επιτυχίας μιας προσπάθειας ICSI.
Ενημερωθείτε στο χρήσιμο άρθρο σχετικά με τα Ποσοστά Επιτυχίας Εξωσωματικής & Σπερματέγχυσης.
Η θετική έκβαση με τεχνική ICSI εξαρτάται από διάφορους παράγοντες, όπως είναι:
- η βιωσιμότητα του σπερματοζωαρίου.
- η ποιότητα των ωαρίων.
- η αποτελεσματική ενεργοποίηση των ωαρίων.
- η ικανότητα του ωαρίου να αντέξει την ενδοκυτταροπλασματική διαδικασία.
- η ηλικία της γυναίκας.